三叉神经痛号称天下第一疼,本身无自愈倾向,随着病程的延长,疼痛发作的次数会逐渐增多,间歇期逐渐缩短,甚至可伴发面部麻木感觉。疼痛发作时病人常用手揉搓同侧面部,久而久之面部皮肤变得粗糙、增厚、眉毛脱落,同时因不敢吃饭、洗脸、不修边幅,病人往往显得消瘦、面容憔悴、蓬头垢面、情绪抑郁、精神紧张,严重影响了病人的生活质量。
然而由于对疾病认识的不足,治疗也没有进行阶梯性的治疗。本文仅从科普角度来介绍一二,如有医学常识的错误,请不吝赐教,谢谢!
概述:三叉神经痛是最常见的脑神经疾病,以一侧面部三叉神经分布区内反复发作的阵发性剧烈痛为主要表现,国内统计的发病率52.2/10万,女略多于男,发病率可随年龄而增长。三叉神经痛多发生于中老年人,右侧多于左侧。该病的特点是:在头面部三叉神经分布区域内,发病骤发,骤停、闪电样、刀割样、烧灼样、顽固性、难以忍受的剧烈性疼痛。说话、洗脸、刷牙或微风拂面,甚至走路时都会导致阵发性时的剧烈疼痛。疼痛历时数秒或数分钟,疼痛呈周期性发作,发作间歇期同正常人一样。
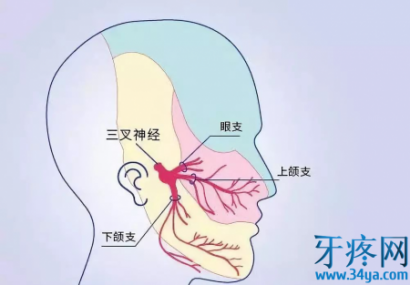
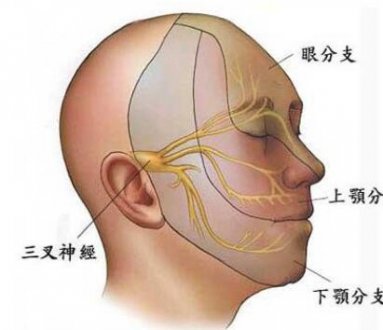
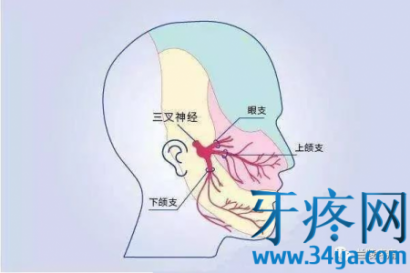
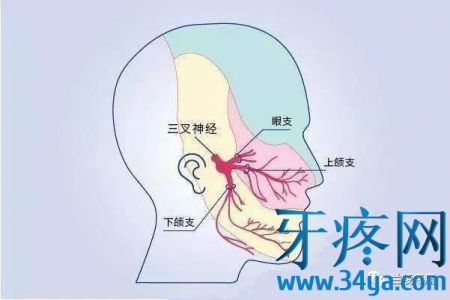
三叉神经三大分:支眼神经、上颌神经、下颌神经。
介绍分支主要为后面的外周治疗做铺垫。
(一)眼神经: 眼神经是感觉性神经,纤维成分为一般躯体感觉纤维一种,从三叉神经节发出后,穿眶上裂入眶,发出额神经、泪腺神经及鼻睫神经等分支,传到眼裂以上头面部皮肤、结膜、眼球、部分鼻旁窦粘膜等部位的一般躯体感觉信息。
1.额神经较粗大,位于上睑提肌的上方,分2~3支,其中眶上神经较大,经眶上切迹,分支分布于额顶部皮肤。
2.泪腺神经细小,沿眶外侧壁、外直肌上缘前行至泪腺分布于泪腺和上睑的皮肤。3.鼻睫神经在上直肌的深面,越过视神经上方达眶内侧壁。此神经分出许多分支,分别分布于眼球、蝶窦、筛窦、下睑、泪囊、鼻腔粘膜和鼻背皮肤。
(二)上颌神经:上颌神经是感觉性神经,含一般躯体感觉纤维,经海绵窦外侧壁,穿圆孔出颅,发出眶下神经、上牙槽神经,颧神经及翼腭神经等,分布于上颌牙、牙龈,鼻腔粘膜等。
1.眶下神经经眶下裂入眶,再经眶下沟、眶下管、出眶下孔散成数支,分布于下睑、鼻的外侧部、上唇和颊部皮肤。临床上作上颌部手术时,常在眶下孔处进行麻醉。眶下神经在眶下管中发出上牙槽前支,至上颌前部的牙齿和牙龈。眶下神经受损害时,则其支配区感觉发生障碍。
2.上牙槽神经分为三组:
①上牙槽后支,自上颌神经的翼腭窝段发出2~3支,穿上颌骨后面进入骨质,布于上颌窦、上颌磨牙、牙龈及颊粘膜;
②上牙槽中支,自眶下沟段发出,布于上颌前磨牙及牙龈;
③上牙槽前支,自眶下管段发出2~3支,布于上颌切牙、尖牙及牙龈。3.颧神经较细小,在翼腭窝处分出,与眶下神经一同经眶下裂入眶,穿经眼眶的外侧壁,分布于颧部皮肤。此神经如受损害,其分布区感觉则发生障碍。
(三)下颌神经:下颌神经是混合性神经,其由特殊内脏运动纤维和一般躯体感觉纤维组成,穿卵圆孔出颅,发出耳颞神经、颊神经、舌神经、下牙槽神经及咀嚼肌神经,其运动纤维支配咀嚼肌等;感觉纤维管理颞部、口裂以下的皮肤、舌前2/3粘膜及下颌牙和牙龈的一般感觉。临床表现
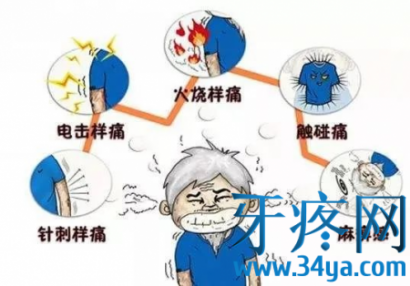
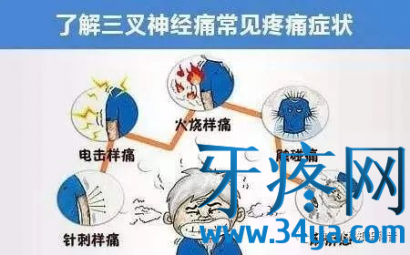
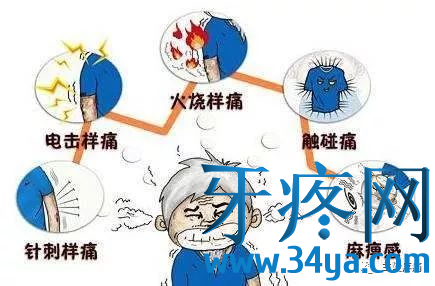
性别与年龄年龄多在40岁以上,以中、老年人为多。女性多于男性,约为3∶2;疼痛部位右侧多于左侧,疼痛由面部、口腔或下颌的某一点开始扩散到三叉神经某一支或多支,以第二支、第三支发病最为常见,第一支者少见。其疼痛范围绝对不超越面部中线,亦不超过三叉神经分布区域。偶尔有双侧三叉神经痛者,占3%;疼痛性质如倒割、针刺、撕裂、烧灼或电击样剧烈难忍的疼痛,甚至痛不欲生;疼痛的规律三叉神经痛的发作常无预兆,而疼痛发作一般有规律。每次疼痛发作时间由仅持续数秒到1~2分钟骤然停止。初期起病时发作次数较少,间歇期亦长,数分钟、数小时不等,随病情发展,发作逐渐频繁,间歇期逐渐缩短,疼痛亦逐渐加重而剧烈。夜晚疼痛发作减少。间歇期无任何不适;
5、诱发因素:说话、吃饭、洗脸、剃须、刷牙以及风吹等均可诱发疼痛发作,以致病人精神萎靡不振,行动谨小慎微,甚至不敢洗脸、刷牙、进食,说话也小心,惟恐引起发作;扳机点扳机点亦称“触发点”,常位于上唇、鼻翼、齿龈、口角、舌、眉等处。轻触或刺激扳机点可激发疼痛发作;表情和颜面部变化发作时常突然停止说话、进食等活动,疼痛侧面部可呈现痉挛,即“痛性痉挛”,皱眉咬牙、张口掩目,或用手掌用力揉搓颜面以致局部皮肤粗糙、增厚、眉毛脱落、结膜充血、流泪及流涎。表情呈精神紧张、焦虑状态;神经系统检查无异常体征,少数有面部感觉减退。
此类病人应进一步询问病史,尤其询问既往是否有高血压病史,进行全面的神经系统检查,必要时包括腰穿、颅底和内听道摄片、颅脑CT、MRI等检查,以助与继发性三叉神经痛鉴别。分类 三叉神经痛可分为原发性(症状性)三叉神经痛和继发性三叉神经痛两大类,其中原发性三叉神经痛较常见。 原发性三叉神经痛是指具有临床症状,但应用各种检查未发现与发病有关的器质性病变。 继发性三叉神经痛除有临床症状,同时临床及影像学检查可发现器质性疾病如肿瘤、炎症、血管畸形等。
继发性三叉神经痛多见于40岁以下中、青年人,通常没有扳机点,诱发因素不明显,疼痛常呈持续性,部分患者可发现与原发性疾病的其它表现。脑部CT、MRI、鼻咽部活组织检查等有助诊断。
诊断三叉神经痛非常简单,有"三大标准":
1、三叉神经痛通常是持续几秒钟或几分钟的阵发性反复发作,说话、吃饭、吹风都可能诱发疼痛。
2、三叉神经痛具有间歇期,往往早期疼痛比较轻微,并且有迁延过程,或有一段时间患者感觉不到疼痛了,但过一段时间又会疼痛,且疼痛加重。
3、可体察面部扳机点。即三叉神经痛患者疼痛时需要咬住疼痛部位才能够缓解,或是触碰头面部某一部位即会引起面部疼痛。
鉴别诊断
牙痛三叉神经痛常误诊为牙痛,往往将健康牙齿拔除,甚至拔除全部牙齿仍无效,方引起注意。牙病引起的疼痛为持续性疼痛,多局限于齿龈部,局部有龋齿或其它病变,X线及牙科检查可以确诊。带状疱疹后遗神经痛的三叉神经疼三叉神经支配区有无皮疹,带状疱疹后遗神经痛没有间歇期。副鼻窦炎如额窦炎、上颌窦炎等,为局限性持续性痛,可有发热、鼻塞、浓涕及局部压痛等。
青光眼单侧青光眼急性发作误诊为三叉神经第1支痛,青光眼为持续性痛,不放射,可有呕吐,伴有球结合膜充血、前房变浅及眼压增高等。颞颌关节炎疼痛局限于颞颌关节腔,呈持续性,关节部位有压痛,关节运动障碍,疼痛与下颌动作关系密切,可行X线及专科检查协助诊断。偏头痛疼痛部位超出三叉神经范围,发作前多有视觉先兆,如视力模糊、暗点等,可伴呕吐。疼痛为持续性,时间长,往往半日至1-2日。
三叉神经炎病史短,疼痛呈持续性,三叉神经分布区感觉过敏或减退,可伴有运动障碍。神经炎多在感冒或副鼻窦炎后等发病。小脑脑桥角肿瘤疼痛发作可与三叉神经痛相同或不典型,但多见于30岁以下青年人,多有三叉神经分布区感觉减退,并可逐渐产生小脑脑桥角其他症状和体征。以胆脂瘤多见,脑膜瘤、听神经鞘瘤次之,后两者有其他脑神经受累,共济失调及颅内压增高表现较明显。X线片、CT颅内扫描及MRI等可协助确诊。肿瘤侵犯颅底最常见为鼻咽癌,常伴有鼻衄、鼻塞,可侵犯多数脑神经,颈淋巴结肿大,作鼻咽部检查检查、活检、颅底X线检查,CT及MRI检查可确诊。
舌咽神经痛易于三叉神经第3支痛相混,舌咽神经痛的部位不同,为软腭、扁桃体、咽舌壁、舌根及外耳道等处。疼痛由吞咽动作诱发。用1%可卡因等喷咽区后疼痛可消失。三叉神经半月节区肿瘤可见神经节细胞瘤,脊索瘤,麦氏窝脑膜瘤等,可有持续性疼痛,病人三叉神经感觉、运动障碍明显。颅底X线可能有骨质破坏等改变。面部神经痛多见于青年人,疼痛超出三叉神经范围,可延及耳后、头顶、枕颈,甚至肩部等。疼痛持续性,可达数小时,与动作无关,不怕触摸,可为双侧性疼痛,夜间可较重。
药物治疗或物理治疗1、主要是卡马西平:对70%的患者止痛有效,但大约1/3的患者不能耐受其嗜睡、眩晕、消化道不适等副作用。也可用奥卡西平,加巴喷丁,普瑞巴林等。药物治疗仅能早期缓解症状,而且随着病程的延长需不断加大药物剂量,同时也增加了药物的毒副作用。2、针灸,TENS也有一定治疗效果。
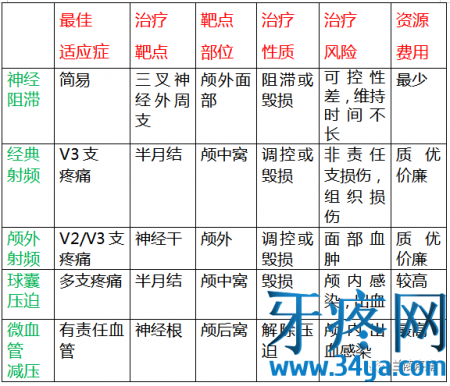
3、中医中药治疗,本人不懂,暂不赘述。神经阻滞疗法 很多患者仅仅做三叉神经的分支阻滞就能达到完全缓解,而且越往外周越安全。国内外多家报道,眶上神经,眶下神经,颏神经毁损治疗三叉神经痛的有效率在90%以上,前面赘述只是让大家知道还能多一个外周治疗选择。且看超声引导下三大分支眶上神经,眶下神经,颏神经阻滞以及射频,指哪打哪,精准制导。
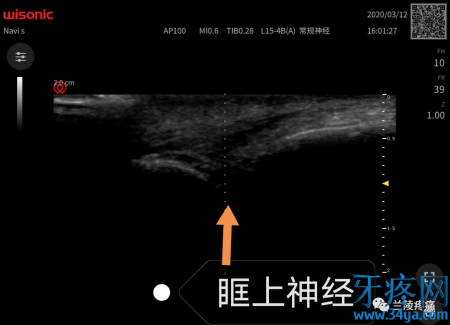
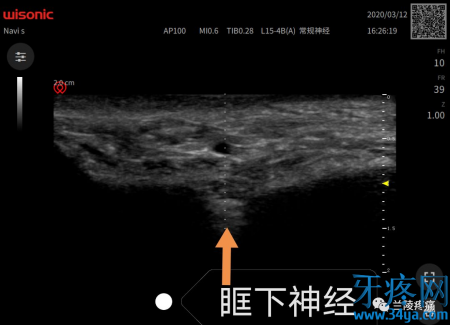
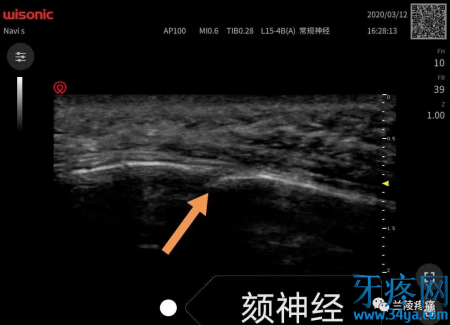
微创疗法 外周神经阻滞无效或者难以准确定位时再选择卵圆孔或圆孔处毁损治疗。1、三叉神经半月神经节经皮射频热凝术
| 优点 | 缺点 |
| 1创伤小,恢复快,可重复应用 | 1清醒局麻需要患者配合,体验感差 |
| 2适用于高龄,合并器质性疾病,体质差的患者 | 2远期复发率较高,两年复发率24.8% |
| 3局麻下操作,可选择性射频热凝 | 3穿刺及毁损过程可有生命体征波动 |
| 4费用低 | 4第一支疼痛者,存在角膜溃疡风险 |
是一种安全、简单、患者易于接受的治疗方法,疗效可达90%。其理论依据是可选择性破坏三叉神经内的痛觉纤维,而保留触觉纤维。其方法是在X线或CT引导下将射频针电极插入半月神经节内,通电后逐渐加热至65—75度,对靶点进行毁损,持续时间60秒。
有的患者进行射频治疗后,十几年都不再犯。但一般情况下,3~5年左右可能会复发,这时候可再行射频治疗使疼痛消失。
射频热凝术需要住院常规术前检查,符合条件者可行微创治疗,治疗后观察1~2天,如无异常即可出院。
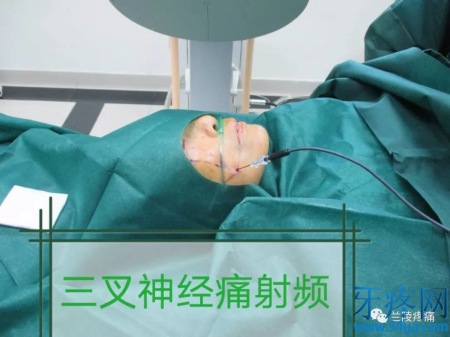
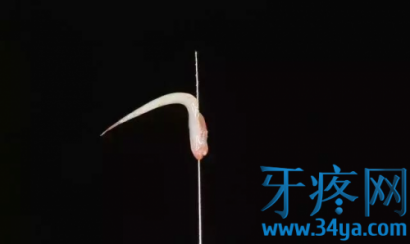
早期也有用无水酒精和甘油进行治疗的,主要是费用低廉,因并发症相对较多,逐步被淘汰中。有人疑惑射频针粗细大小,发个实物满足你的好奇心。

2,经皮三叉神经球囊扩张压迫术
| 适应症 | 疗效分析 |
| 1原发性三叉神经痛单支或多支 | 即时疼痛缓解有效率达97%,优良率94% |
| 2药物治疗半年以上效果欠佳 | 术后两年优良率80% |
| 3已行微血管减压术或射频热凝术再复发患者 | 稳定性好,PBC再次操作成功率,并发症及安全性与首次操作相比无显著差异 |
| 术后10年以上有效率70%,下降速度较慢 |
| 优点 | 并发症 |
| 可逆性物理性压迫,选择性作用于大,中有髓神经纤维,保留小的有髓神经纤维及无髓神经纤维 | 最常见感觉减退,约98%,绝大部分一周左右麻木明显减轻,12-24月内消失(此期要防止烫伤) |
| 近远期疗效优于射频而安全性优于血管减压手术,角膜炎发生率极低 | 同侧咀嚼无力,压迫运动支所致,多数2-3个月恢复 |
| 适应症宽,尤其对三叉神经第一支有利,减少角膜支配神经的损害几率 | 口周疱疹,可能由嗜神经病毒的激活所致,可在围术期抗病毒预防 |
| 全麻病人舒适,体验感好 | 多数为全麻,花费较高 |
三叉神经半月节微球囊扩张压迫术是近年来从国外(1983年由Mullan等提出)引入国内的一项新的治疗三叉神经痛的微创技术。手术是在全麻下进行,在C型臂的精确引导下,将球囊放置在三叉神经半月节的Meckle's腔内,通过球囊机械压迫三叉神经半月节60秒左右,达到治疗三叉神经痛的效果。三叉神经半月节微球囊压迫术手术疗效与微血管减压术疗效相近,手术操作精细、创伤小、手术时间短、恢复快、住院时间短等特点,患者相对很容易接受。
3,伽马刀治疗,没见过,不做赘述。
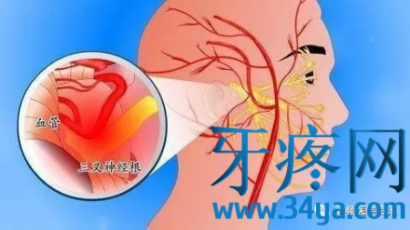
手术治疗微血管减压术(micorvasculardecompression,MVD) MVD手术是目前原发性三叉神经痛首选的手术治疗方法。1967年由Jannetta教授首次提出,手术适应症包括:经影像学检查确认三叉神经为血管压迫者;其它治疗效果差愿意接受手术者;压迫三叉神经产生疼痛的血管称之为“责任血管”。同时也应注意,许多健康个体小脑血管与三叉神经根密切接触,却没有任何症状。常见的责任血管有:
①小脑上动脉(75%),小脑上动脉可形成一向尾侧延伸的血管襻,与三叉神经入脑干处接触,主要压迫神经根的上方或上内方。
②小脑前下动脉(10%),一般小脑前下动脉从下方压迫三叉神经,也可与小脑上动脉一起对三叉神经形成夹持压迫。
③基底动脉,随年龄增长及血流动力学的影响,基底动脉可向两侧弯曲而压迫三叉神经根,一般多弯向较细小的椎动脉一侧。
④其它少见的责任血管还有小脑后下动脉、变异血管(如永存性三叉动脉)、脑桥横静脉、外侧静脉及基底静脉丛等。责任血管可以是一支也可以是多支,既可以是动脉也可以是静脉。
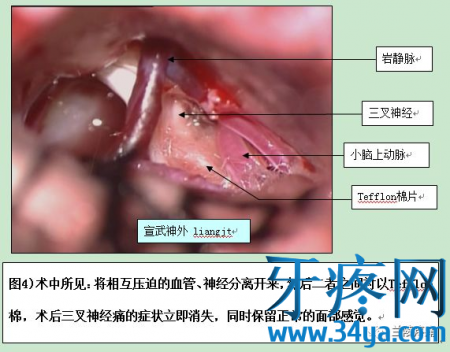
微血管减压术的方法是:全麻下,于患侧耳后、发际内纵行4cm的直切口,颅骨开孔,直径约2cm,于显微镜下进入桥小脑角区,对三叉神经走行区进行探查,将所有可能产生压迫的血管、蛛网膜条索都“松懈”开,并将这些血管以Tefflon垫片与神经根隔离,一旦责任血管被隔离,产生刺激的根源就消失了,三叉神经核的高兴奋性就会随之消失,恢复正常。绝大多数患者术后疼痛立即消失,并保留正常的面部感觉和功能,不影响生活质量。
三叉神经微血管减压术
| 优点 | 缺点 |
| 1即刻满意度高达95%,复发率低,年复发率1-2% | 1承担开颅风险,治疗费用高,再次手术风险大 |
| 2通过垫离责任血管去除对神经的压迫,为非毁损性手术,术后面部麻木,咀嚼无力等并发症发生率低 | 2有责任血管压迫病例效果肯定,无血管压迫者存在不确定因素 |
| 3广泛接受的病因学支持 | 3不适于双侧疼痛病例 |
图例说明三叉神经微血管减压术
当前,微血管减压术是医学界公认的根治该病的标准方法,该手术技术成熟,操作有难度,风险相对可控,效果很好且立竿见影,罕见复发。为便于没有医学背景的患者及其家属理解什么是微血管减压术,手术过程大致如下。(本人没有这方面经验,图片取自宣武医院神经外科梁建涛)
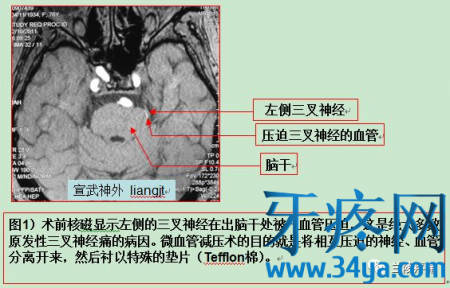
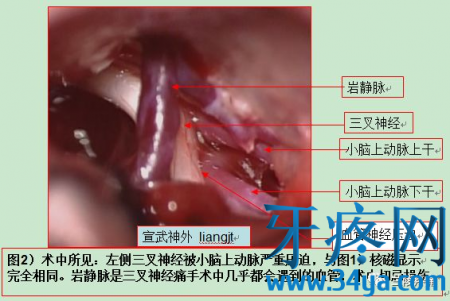
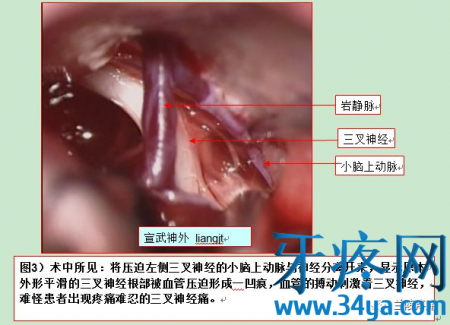
三叉神经痛治疗技术对比
预防和日常保养
1.饮食要有规律宜选择质软、易嚼食物。因咀嚼诱发疼痛的患者,则要进食流食,切不可吃油炸物,不宜食用刺激性、过酸过甜食物以及寒性食物等;饮食要营养丰富,平时应多吃些含维生素丰富及有清火解毒作用的食品;多食新鲜水果,蔬菜及豆制类,少食肥肉多食瘦肉,食品以清淡为宜。
2、吃饭漱口,说话,刷牙,洗脸动作宜轻柔。以免诱发扳机点而引起三叉神经痛。不吃刺激性的食物如洋葱等。
3.注意头、面部保暖,避免局部受冻、受潮,不用太冷、太热的水洗面;平时应保持情绪稳定,不宜激动,不宜疲劳熬夜、常听柔和音乐,心情平和,保持充足睡眠。
4.保持精神愉快,避免精神刺激;尽量避免触及“触发点”;起居规律,室内环境应安静,整洁,空气新鲜。同时卧室不受风寒侵袭。适当参加体育运动,锻炼身体,增强体质。
本人作为疼痛新人,所有理论技术介绍都是以我现在的认知所写,错误在所难免,请各位老师朋友不吝赐教,共同进步,谢谢!!!